Для чего нужна диета?
Диета при воспалении поджелудочной железы отличается большим количеством ограничений, особенно на начальных этапах терапии патологии. Однако режим питания, рекомендованный для стадий выздоровления и ремиссии, включает в себя разнообразные продукты, из которых можно приготовить множество вкусных блюд.
Основная цель диеты — снижение нагрузки на органы пищеварения и улучшение функционального состояния поджелудочной железы. В разрешенных продуктах содержится достаточное количество полезных веществ. Вреда организму такая диета не причиняет.
Последствия несоблюдения диеты
В случае несоблюдения диеты при остром панкреатите или обострении хронического, возникают следующие осложнения:
- желтуха (вследствие нарушенного оттока желчи);
- кровотечения в пищеварительном тракте (язвы желудка, варикозное расширение вен пищевода, синдром Меллори-Вейса);
- портальная печеночная гипертензия;
- тромбоз портальной или селезеночной вены;
- плеврит;
- поражение двенадцатиперстной кишки (обструкция);
- злокачественная опухоль поджелудочной железы;
- сахарный диабет;
- поражение головного мозга (энцефалопатия).
Особенности питания при панкреатите
Воспаление поджелудочной железы может иметь острую или хроническую форму. Независимо от типа и стадии заболевания, обязательной частью терапии является корректировка питания и соблюдение определенной диеты. Панкреатит всегда развивается в несколько этапов. На каждом из них пациенту рекомендуется соблюдать конкретные правила питания.
Начальная стадия
Боли «под ложечкой» и в правом подреберье могут быть симптомами воспаления поджелудочной.Начальная стадия панкреатита является периодом обострения воспалительного процесса. Заболевание проявляется максимальной симптоматикой (болевые ощущения, приступы рвоты и тошноты, метеоризм).
На данном этапе патологии важно исключить нагрузку на поджелудочную железу при переваривании пищи. Наилучшего результата в данном случае можно добиться только голоданием.
Особенности питания:
- лечебное голодание в течение двух или трех дней;
- для исключения обезвоживания организма разрешено употреблять щелочную минеральную воду (обязательно без газа);
- из напитков можно небольшими порциями употреблять отвар шиповника;
- голодание должно осуществляться под контролем специалиста.
Стадия улучшения
Стадия улучшения проявляется снижением интенсивности болевой симптоматики (у пациента стабилизируется температура тела, метеоризм становится менее выраженным, приступы рвоты и тошноты отсутствуют). На данном этапе развития патологии разрешается возобновлять питание, но с соблюдением ряда ограничений и правил.
Порции еды должны быть небольшими, а употребление пищи лучше разделить на 7-8 раз в сутки.
Особенности питания:
- в первые дни улучшения состояния пациенту разрешено употреблять слизистые супы и протертые каши;
- новые продукты питания вводятся в меню постепенно и в небольшом количестве;
- калорийность блюд в первые дни не должна превышать 800 ккал (показатель также повышается постепенно);
- нельзя употреблять пищу против воли (если у пациента отсутствует аппетит, то употреблять пищу надо минимальными порциями, но чаще);
- необходимо соблюдать питьевой режим (не менее двух литров воды в сутки);
- блюда разрешено готовить только методами варки и паровой обработки;
- консистенция всех блюд должна быть жидкой или полужидкой;
- белковый паровой омлет, мясные и рыбные продукты можно вводить в меню с четвертого дня улучшения состояния (мясо должно быть нежирных сортов и максимально измельчено);
- мясные бульоны, кукурузная и пшенная каша, продукты, оказывающие негативное воздействие на пищеварительный тракт из рациона исключаются.
Выздоровление
Стадия выздоровления представляет собой этап, при котором купируются все симптомы панкреатита. Рацион можно расширять, дополнять его овощами, фруктами, новыми напитками и блюдами. При составлении меню за основу берутся принципы Диеты 5п. Данная программа диетического питания подразумевает четкое разграничение продуктов на разрешенную и запрещенную категорию, использование определенных методов приготовления блюд и соблюдение общих правил, помогающих предотвратить обострение патологии.
Особенности питания:
- консистенция блюд может допускать рубленые варианты (касается мяса и рыбы);
- нельзя употреблять слишком горячую или холодную пищу (максимальная температура — 50 градусов);
- размер одной порции разрешено увеличить до 250-300 г;
- питание осуществляется дробно (5-6 раз в сутки);
- разрешается вводить в рацион молочную и кисломолочную продукцию (с пониженным процентом жирности), тушенные или запеченные овощи и фрукты;
- запрещено употреблять консервы, сало, маринады, жирную и жареную пищу, грибы, фрукты сладких сортов, овощи с содержанием грубой клетчатки, сладости, свежий хлеб, газированные напитки и алкоголь;
- употребление запрещенных продуктов может стать причиной обострения воспалительного процесса.
Ремиссия
Стадия ремиссии представляет собой период, во время которого отсутствуют симптомы патологии. На данном этапе меню можно расширять максимально, но с соблюдением общих принципов Диеты 5п. Длительность ремиссии напрямую зависит от правильного питания пациента.
Даже однократное употребление запрещенных продуктов (например, жирные, жареные, соленые или острые блюда) может спровоцировать внезапный приступ обострения воспалительного процесса.
Особенности питания:
- соблюдение принципов дробного питания и температурного режима пищи;
- употребление только продуктов, относящихся к разрешенному списку;
- исключение всех продуктов из запрещенного перечня;
- нельзя переедать или допускать голодание;
- последний прием пищи должен осуществляться за три часа до сна.
Что едят при панкреатите
Список разрешенных и запрещенных продуктов при панкреатите может предоставить врач. Принципы питания при воспалительном процессе соответствуют правилам Диеты 5п. Длительность периода строгих ограничений в рационе зависит от индивидуальной клинической картины состояния здоровья пациента. В некоторых случаях диета назначается на 6-12 месяцев, но при наличии осложнений необходимость ее соблюдения может стать пожизненной.
Видео на тему: Что можно есть при панкреатите? Секреты питания (диеты) при панкреатите.
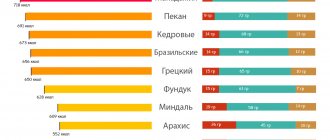
Можно ли кушать грецкие орехи и семечки при панкреатите?
Любые виды орехов и семечек запрещено употреблять при обострении патологического процесса. Вводить такие продукты в рацион рекомендуется с этапа ремиссии. Семечки нельзя употреблять в жареном виде. Козинаки также находятся под запретом. Допустимо употребление сырых семян подсолнечника или халвы домашнего приготовления.
Суточная норма составляет — не больше пяти ядер грецких орехов или небольшая щепотка семечек. Каждый день их употреблять нельзя.
Нюансы:
- грецкие орехи можно употреблять не только в самостоятельном виде, но и использовать для приготовления блюд (салаты, десерты);
- употреблять орехи и семечки можно только при отсутствии жалоб на отклонения в работе пищеварительного тракта.
Какие овощи можно есть
При панкреатите употреблять овощи рекомендуется только после термической обработки. Например, в меню можно вводить овощное пюре, рагу, вегетарианские супы, запеченные блюда. В составе некоторых овощей содержатся пищевые волокна и грубая клетчатка. Данные вещества оказывают негативное воздействие на пищеварительный тракт и повышают риск раздражения его слизистых оболочек.
О противопоказаниях и возможных побочных эффектах расскажет лечащий врач.Разрешенные овощи:
- картофель;
- брюссельская и цветная капуста;
- кабачки;
- морковь;
- свекла;
- патиссоны.
Какие фрукты или ягоды можно есть
Список разрешенных при панкреатите ягод и фруктов включает в себя сладкие яблоки, груши, бананы. В период ремиссии можно употреблять дыни, арбузы, хурму, сливы, авокадо, гранат. Из ягод при воспалительном процессе можно вводить в рацион чернику, бруснику, виноград, крыжовник, смородину, клубнику, малину и голубику.
Особенности употребления ягод и фруктов:
- в свежем виде плоды можно вводить в рацион только в период стойкой ремиссии и в небольшом количестве;
- основной способ употребления ягод и фруктов — термическая обработка (компоты, кисель, мусс, желе, пудинг и пюре);
- допустимо употребление запеченных фруктов (например, ягоды и груши);
- перед употреблением с плодов обязательно удаляется кожица и извлекаются семена.
Что из мясных продуктов можно
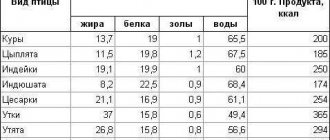
Мясо при панкреатите можно употреблять только нежирных сортов. На начальном этапе диеты мясные продукты используются для приготовления суфле. Постепенно в рацион вводятся кнели, тефтели, котлеты. Куском мясо можно готовить только на стадии ремиссии. В список разрешенных продуктов входят телятина, говядина, курица, индейка, крольчатина. Категорически запрещено употреблять мясо водоплавающих птиц.
Какую рыбу можно
В меню при панкреатите должна присутствовать только рыба нежирных сортов. Вводить в рацион такие продукты можно с пятого или седьмого дня после купирования приступа. Готовить рыбу можно методами варки, запекания, тушения или паровой обработки. Жареный вариант находится под строгим запретом. Нельзя использовать рыбу для приготовления бульонов.
Разрешенные виды рыбы:
- треска;
- окунь;
- минтай;
- пикша;
- хек;
- камбала;
- щука.
Молочная продукция, что выбрать
Молочная и кисломолочная продукция обязательно должны присутствовать в меню при панкреатите, но вводятся в рацион такие продукты только на определенных этапах заболевания. Их нельзя употреблять в период обострения и в первые дни восстановительной терапии. Постепенно в меню вводятся каши на разбавленном молоке, творог с пониженным процентом жирности и натуральный йогурт без красителей.
Нельзя при воспалении поджелудочной железы употреблять топленое и цельное молоко, а также пить его в чистом виде.
Овощи, приготовленные на пару, сохраняют в себе множество витаминов и полезных веществ.Особенности введения в рацион молочной продукции:
- разрешается добавлять молоко в блюда (омлеты, каши, картофельное пюре, пудинги);
- рекомендуется употреблять чай с добавлением молока;
- перед употреблением молоко следует прокипятить;
- нельзя вводить в рацион сыры твердых сортов, сгущенное и топленое молоко, мороженое, сметану и сливки с высоким процентом жирности.
Все ли крупы разрешены
При воспалении поджелудочной железы разрешено употреблять только некоторые виды круп. Овсяная каша может быть использована в качестве лечебного средства (в период обострения заболевания в меню обязательно должен присутствовать овсяный коктейль).
Дополнительно в рацион можно включать гречку, рис и манную крупу. Другие варианты запрещены. Под особым запретом находятся кукурузная и пшенная крупа.
Можно ли сладости при панкреатите
Большинство сладостей при панкреатите находится под запретом. Однако в минимальном количестве в меню можно вводить сладкие блюда, приготовленные самостоятельно. Например, фруктовые муссы, желе, домашнюю пастилу или мармелад. В продуктах должны отсутствовать пищевые красители. При отсутствии пищевой аллергии для придания напиткам сладкого вкуса можно использовать мед.
Разрешенные варианты на этапе ремиссии:
- пастила;
- зефир;
- помадка;
- мармелад;
- мед.
Какие приправы можно использовать
Острые приправы при воспалении поджелудочной железы употреблять запрещено. Специи могут спровоцировать обострение патологии и стать причиной мощного болевого спазма. Лук, хрен и чеснок полностью исключаются из рациона. Для улучшения вкусовых качеств блюд можно использовать петрушку, укроп, базилик, шафран и тмин. Данные продукты отличаются отсутствием негативного воздействия на систему пищеварения, но употреблять их рекомендуется с минимальном количестве.
Разрешенные продукты
Продукты, которые рекомендуется употреблять в пищу при панкреатите, должны максимально облегчить работу поджелудочной железы, снизить количество синтезируемых ею ферментов, быстро эвакуироваться из желудка и тонкого кишечника, не вызывать метеоризма, который провоцирует и без того существующие боли в животе.
Кроме того, для облегчения синтеза ферментов в поджелудочной железе, в состав которых входят протеины, пища должна быть легкоусвояемой и богатой белками.
Список разрешенных продуктов:
- Хлеб. Вчерашний или подсушенный белый хлеб, сухое несладкое печенье, сухарики.
- Супы. Супы должны быть вегетарианскими, с протертыми овощами (морковь, тыква, кабачки, картофель), с вермишелью, манной или овсяной крупой.
- Мясо. Нежирные сорта (говядина без пленок и сухожилий, телятина), белое мясо курицы, индейка, кролик. Мясо должно быть вареным и желательно протертым (суфле, паровые котлеты, кнели), бефстроганов.
- Рыба. Нежирные сорта (треска, минтай, карп) в отварном виде или измельченная, заливное.
- Крупы. Гречневая (протертая), овсяная, манная, рисовая каша на воде с молоком 50/50, пудинги и запеканки с крупами, творогом.
- Молоко и кисломолочные продукты. Молоко пониженной жирности, некислый и нежирный творог, йогурты, кефир, простокваша не более 2% жирности, несоленые и нежирные сыры.
- Яйца. Омлеты, приготовленные на пару из белков, ? желтка раз в неделю.
- Овощи. Картофель, морковь, кабачки, свекла, цветная капуста, тыква, зеленый горошек.
- Сладости. Сахар лучше заменить ксилитом, из фруктов и ягод употреблять только спелые и некислые сорта, приготовление из них муссов, желе, пудингов, компотов (все в протертом виде), запеченные яблоки.
- Пряности и соусы. Молочные или соусы на разбавленном овощном отваре, при добавлении муки ее не пассируют.
- Жиры. Сливочное масло (не более 30 гр. в день), растительное рафинированное масло (10 – 15 гр.), масла добавлять в уже готовые блюда.
- Напитки. Слабозаваренный чай с лимоном, минеральная вода без газа, отвар шиповника, соки, наполовину разведенные водой.
Что можно пить при болезни поджелудочной железы
Нельзя при заболеваниях пищеварительного тракта употреблять кофе, крепкий чай и газированные напитки. К разрешенным вариантам относятся морсы, компоты, отвар шиповника, разбавленные соки и минеральная щелочная вода (без газа).
Допустимо употребление некрепкого чая (черный, зеленый). К напитку можно добавить молоко.
Можно ли пить алкоголь при панкреатите?
Алкогольные напитки нельзя употреблять на всех стадиях панкреатита. Даже однократное нарушение данного правила может стать причиной приступа обострения воспалительного процесса. В алкоголе содержатся компоненты, оказывающие негативное воздействие на слизистые оболочки пищеварительного тракта и процесс переваривания пищи. Если употреблять такие напитки при панкреатите, то возникнет не только снижение тенденции к выздоровлению, но и риск серьезных осложнений (в том числе не совместимых с жизнью пациента).
Больным нужно исключить из рациона жирную пищу и алкоголь.
Необходимость соблюдения диеты
Соблюдение диеты при панкреатите преследует цель максимального щажения поджелудочной железы, снижения воспалительного процесса в железе, купирования болевого приступа и предупреждения развития возможных осложнений.
Кроме того, диета нормализует выработку пищеварительных ферментов, блокирует «поедание» поджелудочной железы самой собой, поддерживает целостность слизистой оболочки кишечника, ограничивает поступление токсических веществ в организм, нормализует работу желудочно-кишечного тракта в целом.
Как влияет обострение панкреатита на питание
Обострение панкреатита является существенным основанием для корректировки рациона питания. С момента приступа и до периода ремиссии пациенту следует соблюдать диету. В первые дни обострения рекомендовано лечебное голодание (необходим полное исключение любой пищи). С третьего или четвертого дня терапии можно постепенно восстанавливать рацион, но только при наличии тенденции к выздоровлению.
Важные принципы:
- на этапах улучшения и выздоровления пациента в рационе ограничивается количество жиров и соли;
- калорийность пищи не должна превышать 1000 ккал;
- употребление пищи осуществляется не менее шести раз в сутки (небольшими порциями);
- в меню должны присутствовать только продукты из разрешенного списка.
Запрещенные продукты и нарушение диеты
Нарушение принципов диеты может стать причиной ряда негативных последствий для пациента. Во-первых, диетическое питание является неотъемлемой частью терапии панкреатита (нельзя устранить симптомы патологии только медикаментами). Во-вторых, программа диетического питания рассчитана на восстановление функционального состояния поджелудочной железы. Соблюдение диеты позволит добиться стойкой ремиссии и снизить риск внезапных приступов. В-третьих, в меню присутствуют продукты, полезные для системы пищеварения.
Несоблюдение рекомендаций по корректировке режима питания может спровоцировать осложнения и необходимость срочного оперативного вмешательства.
| Овощи | Редис, редька, репа, баклажаны, белокочанная капуста, болгарский перец |
| Крупы | Ячменная, кукурузная, пшенная крупа |
| Мясо | Свинина, мясо водоплавающих птиц, жирные сорта мяса, субпродукты |
| Рыба | Жирные сорта рыбы, карп, скумбрия, осетр, лосось |
| Молочная продукция | Цельное и топленое молоко, продукция с добавлением красителей |
| Грибы | Все виды грибов |
| Бобовые | Горох, фасоль, чечевица |
| Сладости | Шоколад, сладкая выпечка с кремом, пирожные, торты, халва, кондитерские изделия |
| Напитки | Кофе, крепкий чай, газированные напитки |